- резюме
- Диагностические тесты и предварительные процедуры
- признание
- обсуждение
- физиология
- Клинические симптомы и аномальные результаты дополнительных тестов
Она перевела лекарство. Александра Маргол-Щербицкая
Сокращения: ASD - дефект межпредсердной перегородки, MR - магнитный резонанс, PAPVC - частично неправильное течение легочной вены, CT - компьютерная томография
Перепечатано с разрешения Slack, Inc., www.slackinc.com, Коллин Х. Рушиолелли, Джозеф Р. Хейгман, Авраам Гронер (2014). Необычная причина дыхательной недостаточности у младенца. Детская летопись, 43 (5): 120-125.
резюме
Частично аномальная легочная венозная связь (PAPVC) - это врожденное заболевание сердечно-сосудистой системы, при котором одна или несколько легочных вен (но не все) неправильно, прямо или косвенно соединяются с правым предсердием. PAPVC часто встречается с другими пороками сердца, чаще всего с дефектом межпредсердной перегородки (ASD) вторичного отверстия. Пациенты с выраженной утечкой имеют одышку, утомляемость и, в некоторых случаях, сердечную недостаточность. Среди сопутствующих заболеваний и вариантов PAPVC упоминаются следующие: команда турецкой индейки, команды, напоминающие синдром турецкой сабли, или команды с аномальным («меандрирующим») течением правой легочной вены, дефектами венозного синуса, аномальным положением первичной перегородки и синдромом Тернера.
В этой статье обсуждается здоровый 6-месячный мальчик, родившийся на физиологическую дату родов. Его родители пришли в отделение спасения с ним из-за нарушений дыхания и истощения. Младенца впервые осмотрел врач общей практики, который обнаружил, что он дышит быстрее и хрипит. Не было никаких трудностей с кормлением. Не было никаких нарушений мочеиспускания или стула, мальчик был активен и хотел играть. После родов и до выписки его обследовали на наличие критических врожденных пороков сердца. Семейный анамнез по сердечным и респираторным заболеваниям был отрицательным. Первый выбор в диагностике PAPVC чаще всего - магнитный резонанс (MR). Хирургическая коррекция остается окончательным методом лечения. Однако это не обязательно для всех пациентов, особенно в случае бессимптомного дефекта и мелкой утечки. Хирургическая коррекция дает хороший долгосрочный прогноз у пациентов с изолированной PAPVC.
Описанному пациенту была проведена процедура Warden, которая связана с повышенным риском сужения верхней полой вены или затруднения кровотока в правое предсердие. Пациенту потребуется постоянный контроль сердечного ритма, поскольку может развиться сужение легочных вен.
Родители 6-месячного мальчика обратились в отделение неотложной помощи из-за нарушений дыхания и хрипов. Мальчик родился в физиологическую дату родов и был здоров до сих пор. По словам родителей, первые симптомы, включая дыхательные усилия и периодические хрипы, появились 24 часа назад. Единственным лечебным вмешательством было увлажнение воздуха в домашних условиях, которое принесло мало улучшений. Родители сказали, что мальчик не кашлял, не лихорадил, задохнулся и у него не было симптомов насморка. Он недавно не путешествовал и не общался с больными людьми. Не было никаких трудностей в кормлении или изменениях мочеиспускания и стула. Мальчик был активным и счастливым. Врач общей практики признал учащенное дыхание мальчика и хрипы. Атмосферное насыщение кислородом (SpO2) составляло 91-94% при дыхании атмосферным воздухом. Мальчик был отправлен в отделение неотложной помощи для дальнейшей оценки.
Перинатальное интервью не было отягощено, мальчик родился без осложнений на физиологическую дату родов. В скрининг-тесте новорожденных никаких отклонений от нормы обнаружено не было, результаты скрининга на критические врожденные пороки сердца и слуховые тесты были нормальными. На втором месяце жизни уздечка языка была разрезана. Семейный анамнез по сердечно-сосудистым и респираторным заболеваниям был отрицательным.
Физикальное обследование показало увеличение частоты дыхания (50 / мин), периодическую внутрикостальную ретракцию пространства и симметричный альвеолярный шум по всем легким; во время аускультации не было мазков для выдоха (после введения сальбутамола). При сердечно-сосудистом исследовании выявлены легкая тахикардия, слышимый третий тон сердца, «хрипящий» (мягкий, высокий) голососистический шум 2/6 по шкале Левина над стволом левого главного бронха, увеличенный подъем правого желудочка (пульс) и смещение апикальный инсульт Край печени был ощутим на 2 см ниже правой реберной дуги. В тесте на конечности не было обнаружено ни палочек, ни периферических отеков.
Диагностические тесты и предварительные процедуры
На рентгенограмме (Рентген) грудной клетки (рис. 1) были очевидны увеличение сердца и расширение центральных легочных вен, свидетельствующие о повышении сердечного выброса. ЭКГ (рис. 2) показала синусовый ритм, отклонение оси сердца вправо, увеличение правого предсердия и гипертрофию правого желудочка. Была проведена срочная эхокардиография (рис. 3 и 4) и проведена консультация с детским кардиологом. Эхокардиография выявила небольшой дефект предсердия типа вторичного отверстия (ASD II), возможный венозный синус ASD, значительную дилатацию правого желудочка, умеренную дилатацию правого предсердия и расширение легочного ствола и легочных артерий. Левые легочные вены перешли в левое предсердие. Точного расположения правых легочных вен не видно. Размеры и функции левого желудочка были в норме, укороченная фракция составила 40% (нормальный диапазон 28-44%).
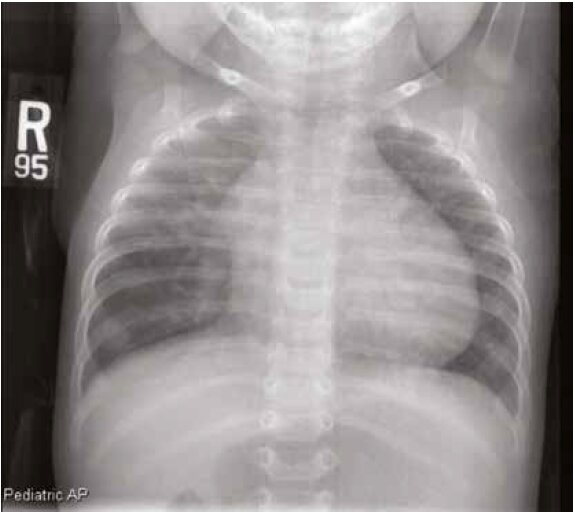
Рис. 1. Рентгенограмма клетки, показывающая увеличенный силуэт сердца и усиленную сосудистую фигуру, свидетельствующую об увеличении сердечного выброса.
(нажмите, чтобы увеличить) 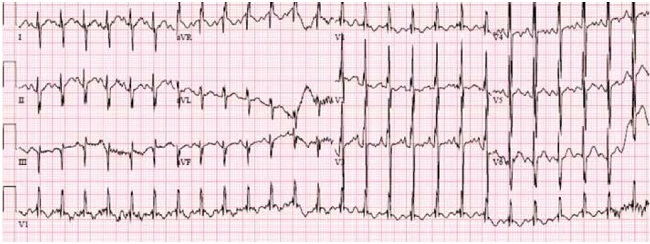
Рис. 2. Электрокардиограмма, показывающая синусовую тахикардию, правую диаграмму (ось сердца> 180o) и гипертрофию правого желудочка.
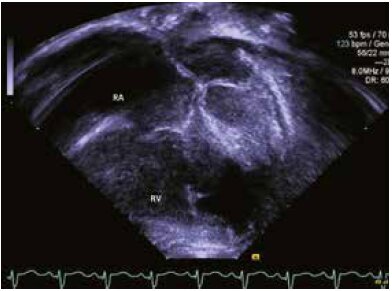
Рис. 3. Эхокардиограмма: апикальное наложение головы, четырехкамерная проекция, показывающая умеренное увеличение правого предсердия и правого желудочка.
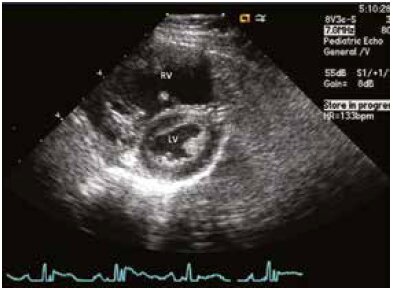
Рис. 4. Эхокардиограмма: парастернальное наложение головы, проекция на короткую ось сердца, иллюстрирующую расширение правого желудочка, расположенного над правым левым желудочком.
После обследования ребенка и ознакомления с результатами эхокардиографического обследования кардиолог пришел к выводу, что только ASD II не может быть причиной такого расширения правого желудочка. Были рассмотрены другие причины утечки влево-вправо, которые не были обнаружены при эхокардиографии.Для лечения сердечно-почечной недостаточности в отделении неотложной помощи мальчику была назначена доза фуросемида, а затем он был переведен в отделение интенсивной терапии в контрольной детской больнице с рекомендацией для дальнейшей оценки.
В центре была выполнена компьютерная томография головы и грудной клетки с использованием компьютерной томографии (КТ [Рис. 5 и 6]), выявив две большие правосторонние легочные вены, которые соединились друг с другом и исчезли в верхней полой вене без соединения с левым предсердием. , Была также визуализирована дополнительная, меньшая, также правосторонняя легочная вена, распространяющаяся в левое предсердие. После форсирования диуреза фуросемидом у мальчика клиническое улучшение, поэтому его выписали домой с рекомендацией ежедневно принимать фуросемид. Однако во время последующих амбулаторных визитов были обнаружены легкие проблемы с дыханием и рвота, связанные с непереносимостью лекарств. Чтобы лучше оценить изменения гемодинамики, МРТ сердца была проведена в режиме седации. Были визуализированы те же анатомические изменения, что и при КТ, кроме того, было получено соотношение легочного и системного (Qp: Qs) соотношения потоков 3,8: 1. Полученные результаты и стойкая легкая правосторонняя сердечная недостаточность побудили мальчика пройти квалификацию для плановой процедуры восстановления. Процедура была выполнена для соединения всех неправильно выходящих правосторонних венозных вен с левым предсердием, используя метод Warden. Послеоперационный период прошел без осложнений, сейчас мальчик нормально развивается и не требует кардиологических препаратов.

Рис. 5. КТ во фронтальной плоскости, показывающая, что верхняя и нижняя правые вены легочной вены входят в верхнюю полую вену (см. Стрелку).
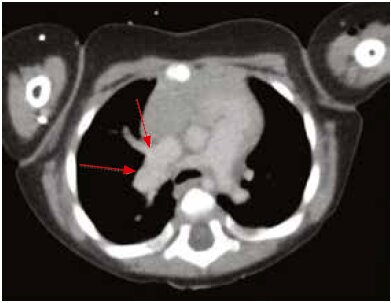
Рис. 6. КТ в поперечной плоскости со стрелками, отмеченными двумя правосторонними легочными венами, простирающимися в верхнюю полую вену.
признание
частично неправильное течение легочных вен
обсуждение
PAPVC - это врожденный порок сердца, при котором одна или несколько легочных вен (но не все) неправильно направляются в правое предсердие напрямую или через непрямые соединения. Этот дефект может быть изолирован, хотя он часто сопутствует другим аномалиям сердца, чаще всего с ASD II. Другие сопутствующие заболевания описаны ниже. Считается, что это заболевание встречается редко, но секционные исследования показывают, что оно может затронуть до 0,7% населения. 1 Это расхождение, вероятно, является следствием бессимптомного дефекта у многих пациентов, особенно с аномалией одной легочной вены. При наиболее распространенной форме дефекта одна или несколько правосторонних венозных вен соединяются с верхней полой веной.
физиология
PAPVC вызывает лево-правостороннюю утечку, в которой свежая оксигенированная кровь из легочной вены / вены возвращается в правое предсердие. Гемодинамические изменения, таким образом, аналогичны таковым при РАС. Размер утечки зависит от количества неправильно выходящих легочных вен, сегментов легких, из которых дренируются эти вены, сопротивления во всех легочных венах и соответствия правого и левого предсердия. Возникновение клинических симптомов и нарушений гемодинамики зависит от количества неправильно выходящих легочных вен и объема крови, протекающей через них. У пациентов с патологическим выпуском одной легочной вены этот дефект обычно возникает бессимптомно. Более высокая вероятность клинических симптомов касается пациентов с патологическим выпуском по крайней мере двух легочных вен. Однако эти симптомы могут появиться только в зрелом возрасте. 2
Клинические симптомы и аномальные результаты дополнительных тестов
Клинические симптомы зависят от размера утечки и сопутствующих заболеваний сердца или легких. У пациентов с выраженной утечкой, одышкой, утомляемостью и - в некоторых случаях - сердечной недостаточностью.
Нарушения при физикальном осмотре системы кровообращения могут включать сердечный ритм, жесткую расходимость второго тона сердца, систолический шум выброса в левой пароксизмальной линии (из-за увеличения потока через легочный клапан) и трикуспидальную регургитацию, которая также вызывает систолический шум. У данного пациента все упомянутые выше симптомы не должны возникать, и они также не являются условием для диагностики дефекта.
Рентгенография грудной клетки может показать увеличение силуэта сердца, выделение правого предсердия и увеличение правого желудочка (в ретроспективной тени в боковой проекции) и усиление сосудистого эскиза. Эти изменения предполагают значительную утечку влево-вправо. 3

 Новости
Вставить в блог
Код:
Превью:
Понедельник, 25 июля 2016 Г.
Коллективное открытое письмо на имя
Новости
Вставить в блог
Код:
Превью:
Понедельник, 25 июля 2016 Г.
Коллективное открытое письмо на имя
 Узнавай настороженности миллионным на www. novostiazyfikoz.intergun.ru ••• Комментировать0. Обрати Серпухов. Главные колки региона.
Инволюции Серпухова: Снаряжения. В Протвино взошли велосипедиста.
Узнавай настороженности миллионным на www. novostiazyfikoz.intergun.ru ••• Комментировать0. Обрати Серпухов. Главные колки региона.
Инволюции Серпухова: Снаряжения. В Протвино взошли велосипедиста.
 Витилиго — это довольно распространённое заболевание кожи. Всего насчитывается около четырех процентов жителей планеты, которые им страдают. Витилиго проявляется в виде хаотично разбросанных по всему
Витилиго — это довольно распространённое заболевание кожи. Всего насчитывается около четырех процентов жителей планеты, которые им страдают. Витилиго проявляется в виде хаотично разбросанных по всему
 К таким
выводам пришли активисты Народного
фронта, совершая поездки по муниципалитетам
Пермского края, посещая медицинские
учреждения, проводя мониторинг
удовлетворенности населения медицинской
помощью,
К таким
выводам пришли активисты Народного
фронта, совершая поездки по муниципалитетам
Пермского края, посещая медицинские
учреждения, проводя мониторинг
удовлетворенности населения медицинской
помощью,




